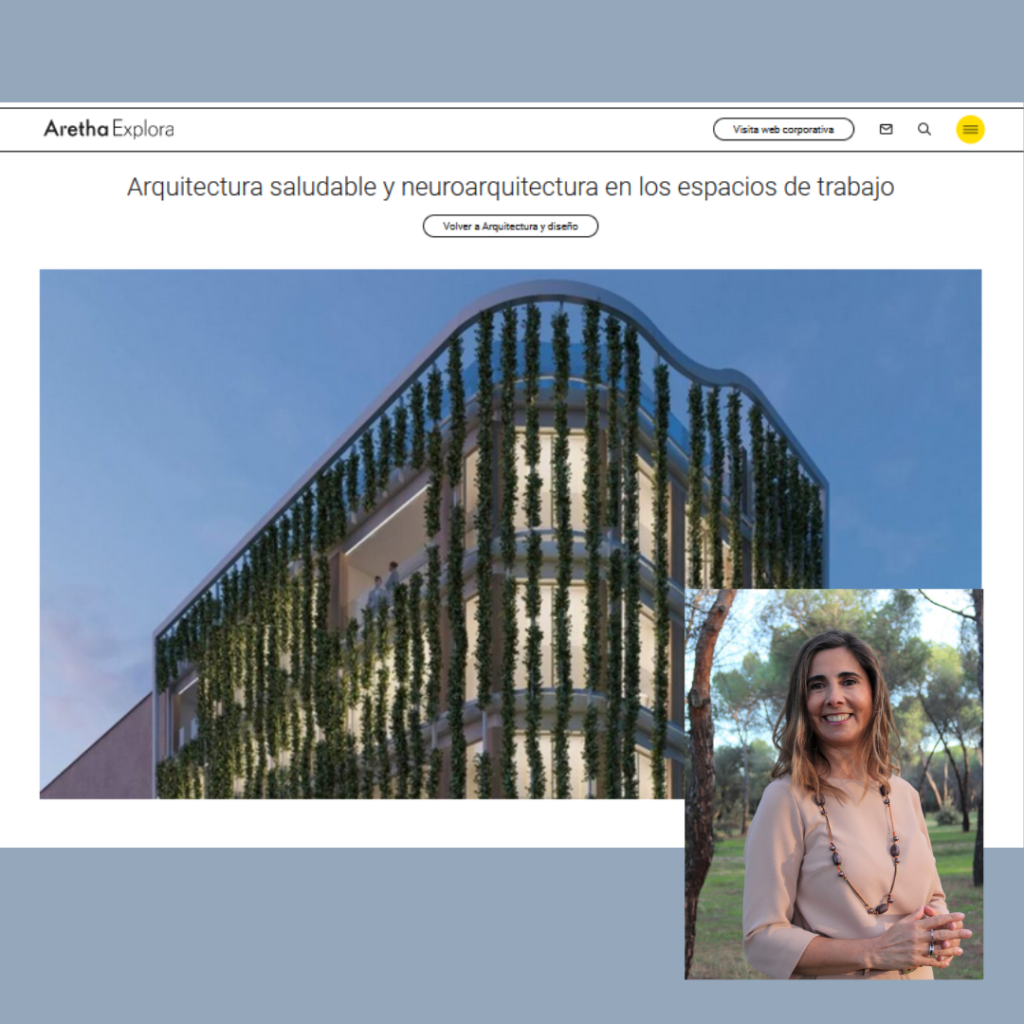
Comparto este artículo escrito para Aretha Explora, plataforma de Aretha, como presidenta del Observatorio de Arquitectura Saludable (OAS). En él explico cómo la neuroarquitectura y la arquitectura saludable aplicada a los espacios de trabajo impactan en la salud y bienestar de las personas y en los buenos resultados de las empresas.
Frecuentemente visualizamos los espacios de trabajo como lugares “inteligentes”, donde se emplea la tecnología más avanzada y se reducen costes de funcionamiento e impacto medioambiental. Sin embargo, nos falta incorporar un concepto fundamental: saludable. Porque no podemos calificar de inteligentes o avanzados a los espacios que no cuidan de las personas.
Los espacios de trabajo, en los que pasamos buena parte de nuestras vidas, deben responder a las necesidades de quienes los ocupan, siendo flexibles (para permitir distintas formas de trabajar), atractivos (para seducir y fidelizar al talento emergente), colaborativos (favoreciendo la comunicación y conexión de los equipos) y únicos, ofreciendo la mejor experiencia de usuario.
Gracias a la arquitectura saludable y la neuroarquitectura conseguirlo, sin un incremento de costes significativo, es posible. La clave es incorporar los criterios en los que nos basamos, para diseñar y construir los espacios desde estos preceptos. El objetivo es conseguir un workplace saludable e innovador, un espacio anti estrés que potencie la creatividad y el compromiso con la empresa.
Resulta fácil comprender que al favorecer los ambientes amables con las personas (a nivel físico, mental y social) estamos potenciando el buen funcionamiento y la productividad de las organizaciones. Aunque aún queda mucho camino que recorrer, afortunadamente las empresas son cada vez más conscientes de la necesidad de proteger y potenciar su capital humano para ser más competitivas.
Este convencimiento está basado en numerosos estudios que certifican el impacto que la arquitectura saludable y la neuroarquitectura tienen en las personas, y que difundimos y explicamos desde el Observatorio de Arquitectura Saludable (OAS). Nuestro objetivo es democratizar estos principios, que contribuyen al bienestar, calidad y esperanza de vida de los ciudadanos, sin descuidar ni la protección del medio ambiente ni la cuenta de resultados empresariales.
¿Cómo es posible aunar todo esto? Algunos de los principales factores son estos: calidad del aire (una buena calidad del aire además de proteger nuestra salud puede incrementar la productividad entre un 8% y un 11%); confort higrotérmico y acústico (trabajar en espacios ruidosos puede reducir la eficiencia hasta en un 60%); luz (la calidad, color, intensidad y dirección de la luz condiciona nuestro confort visual, es fundamental para descansar y evitar problemas físicos y mentales que mermen nuestro rendimiento) y biofilia (la naturación de los espacios beneficia a nuestra salud y estado de ánimo y puede aumentar el rendimiento hasta un 15%).
Hay muchos otros factores importantes (materiales, ergonomía, colores, orientación…) que tenemos en cuenta a la hora de diseñar los espacios. La neuroarquitectura analiza científicamente, con datos medibles, cómo los entornos pueden modificar nuestras emociones y procesos cognitivos. Con esos datos podemos diseñar espacios que nos hagan sentir relajados, alegres y cómodos.